|
|
Source : cours 2003 Saisie : Mini-pousse Document déposé Février 2005 |
|
|
Source : cours 2003 Saisie : Mini-pousse Document déposé Février 2005 |

= tissu liquide circulant dans des vaisseaux, composé de plasma et d’éléments comme les globules rouges, les globules blancs, les plaquettes.
= liquide jaunâtre, alcalin, de même composition que le plasma.
Contient des leucocytes (globules blancs) ≠ globules rouges.
Origine
capillaire sanguin → liquide interstitiel (substance nutritive→ cellule→déchets → liquide interstitiel) → vaisseaux lymphatiques → veine sous-clavière → cœur
Rôle nutritif : apporte au sang circulant les graisses absorbées au niveau des chylifères de l’intestin grêle (= vaisseaux lymphatiques)
Rôle de drainage – épuration : véhicule une partie des déchets cellulaires
Rôle de défense : absorbe les microbes sur son parcours, destruction des microbes au niveau des ganglions lymphatiques par les macrophages et les lymphocytes.
Leucocytes :
- lymphocytes T et B = réponse immunitaire spécifique (destruction par contact direct)
- polynucléaires : monocytes (dans le sang) deviennent macrophages dans les tissus = réponse immunitaire non spécifique, s’attaque à tous les agresseurs → phagocytose
L’immunité naturelle
= capacité à résister, à limiter le développement et à se débarrasser d’une maladie après avoir été infecté par un micro-organisme.
Barrières naturelles :
- mécaniques :
o peau : surface imperméable
o cils vibratiles de la muqueuse bronchique
- cliniques :
o enzymes détruisent agents pathogènes
o mucus : action bactéricide
o sécrétions sudoripares de la peau
- biologiques :
o flore intestinale
o flore vaginale
L’immunité acquise (au cours de la vie)
Par :
- contact direct avec un corps étranger (antigène)
- vaccination (mise en contact avec l’antigène tué ou atténué)
- sérothérapie (injection d’anticorps)
L’immunité non spécifique
= ensemble des réactions de défense dirigées contre tous les antigènes au début du contact avec l’antigène.
Ex : inflammation des tissus, du sang → réaction non spécifique. Réaction anti-inflammatoire sur le site de l’infection, en 1ère ligne.
Dilatation des petits vaisseaux qui entraîne :
- augmentation du débit sanguin
- + rougeur + chaleur (excitation des terminaisons nerveuses)
- + chaleur + œdème + hausse de la température
L’immunité spécifique
= ensemble des réactions de défense dirigées contre un antigène donné.
Se met en place que si la réaction inflammatoire a été dépassée.
2 voies :
- Immunité à médiation humorale. Libération des lymphocytes B dont les agents effecteurs sont les anticorps. Activée contre les antigènes libres.
- Immunité à médiation cellulaire = libération des lymphocytes T dont certains sont devenus LTC (cytotoxiques) qui s’attaquent directement aux cellules de l’organisme par virus ou bactéries ou cellules cancéreuses.
Cytotine = molécule chimique agissant comme un message dans le processus de coopération intercellulaire.
→ interleukines : échanges entre macrophages, lymphocytes T et lymphocytes B
→ interférons : forment action de LTC, bloquant la prolifération des cellules infectées ou cancéreuses.
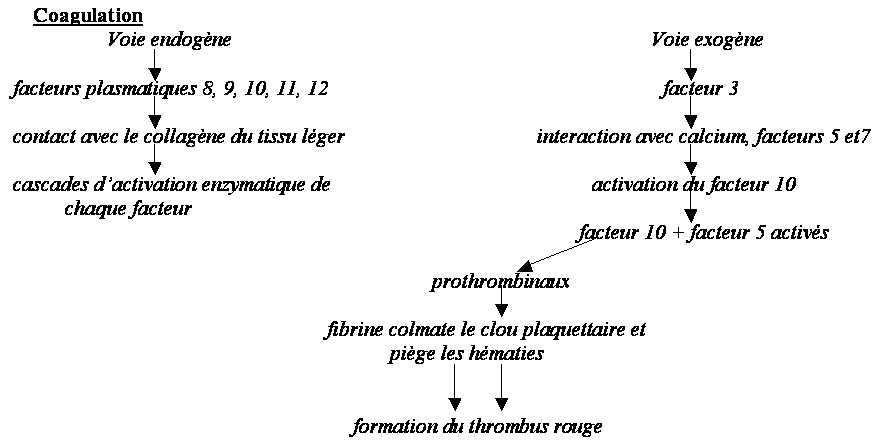
= ensemble des mécanismes assurant le maintien du sang dans les vaisseaux et l’arrêt du saignement quand il y a une lésion.
3 temps :
1) hémostase primaire : fabrication du clou plaquettaire (thrombus blanc) → 5 à 7 minutes
2) coagulation : formation de la fibrine (thrombus rouge) → 5 à 10 minutes
3) fibrinolyse : dégradation du caillot : 72 heures
Hémostase primaire
Etape 1 : vasoconstriction réflexe → contraction des fibres musculaires lisses → réduction du flux par diminution du diamètre du vaisseau → accolement des surfaces endothéliales → baisse du flux sanguin. Ceci est favorisé par adrénaline, sérotonine, facteur 3
Etape 2 : activation plaquettaire → adhésion des plaquettes sur les fibres de collagène du tissu conjonctif sous-endothélial + sécrétion plaquettaire → formation du clou plaquettaire = thrombus blanc → arrêt du saignements des petits vaisseaux.